3月初的一天凌晨,年仅14岁的小林(化名)因"发热3天,胸痛2天"被紧急送入安医大一附院急诊科。据家属回忆,小林3天前曾出现低热,伴恶心呕吐流涕等症状,入院前夜突发胸痛,就诊时精神萎靡,随即出现四肢湿冷等休克表现。
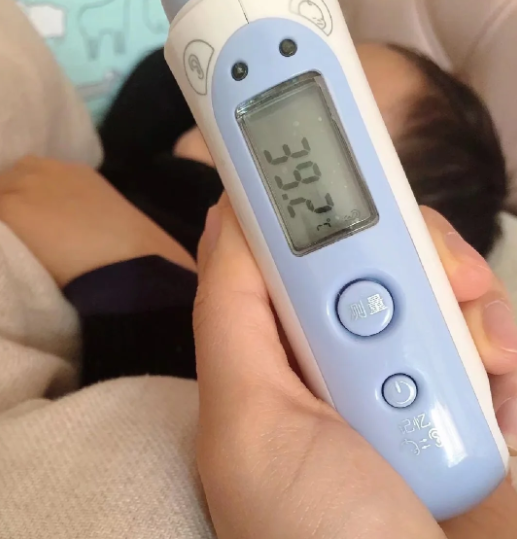
急诊心电图显示部分导联ST段抬高,心肌酶谱较正常值升高50倍,肌钙蛋白I>50ng/mL,已经超过正常值的1000倍!心脏超声提示左室射血分数仅28%,小林被诊断为"暴发性心肌炎合并心源性休克"!
"患者指甲泛着骇人的青紫,心电监护显示多发恶性心律失常。"该院急诊科ICU病区负责人丁振兴回忆,短短30分钟,小林的意识逐渐陷入昏迷,出现严重呼吸衰竭,值班医生朱甜甜立即进行了气管插管术,气道内涌出了大量的粉红色泡沫样痰,血压靠大剂量升压药勉强维持,患者出现了严重的心力衰竭,超声探头下,本应有力搏动的心脏几乎静止,左心室壁运动弥漫性减弱--这颗年轻的心脏,正在死去。
"医生!救救我儿子!"三日前还活跃在篮球场上的少年,此刻瘫软在床。"ECMO准备!现在!立刻!"跟随丁振兴的指令,ECMO团队共同协作,随着股动静脉穿刺成功,暗红色的血液开始流经膜肺氧合器,VA-ECMO顺利运转。但心脏超声实时监测显示,患者心脏近乎"静止",医疗组果断追加主动脉内球囊反搏(IABP)支持。双生命支持仪器协同作用下,患者平均动脉压逐步回升至65mmHg,末梢氧饱和度恢复至92%。
凝血平衡难题、容量管理、免疫调节……在随后的一周里,医疗团队面临多重挑战,幸运的是小林的心功能逐渐好转,最终撤除了生命支持装置。