50岁,正是"上有老下有小"的年纪,原本生活稳定,却频繁出血、腹痛难忍,4天内至少12次跑厕所,最终被确诊为子宫内膜癌晚期。这不是危言耸听,而是许多女性忽视信号的真实后果。
反复强调不是多余,为什么总有人"非不听"?月经不调真的只是"更年期正常现象"吗?谁来为这些"误以为没事"的症状负责?这背后,藏着哪些被忽视的严重风险?
在一次门诊中,有位52岁的女性,因"白带多、有异味"来看病,自述"没什么大事",还笑称"老毛病了"。检查发现,子宫内膜厚度异常,宫腔镜活检提示高度异常。最终确诊为子宫内膜癌二期。
她懊悔地说:"早知道这点小毛病会变成大病,我哪敢拖?"这不是个例,而是许多中老年女性的共性问题--忽视身体发出的信号,遇事总觉"忍一忍就过去"。
子宫内膜癌并不是一种罕见病,只是"被忽视的常见病"。尤其在更年期前后,女性激素水平波动大,内膜反复刺激,极易诱发病变。无规律的子宫出血,就是最强烈的警报。
很多女性认为"月经紊乱"是自然现象,殊不知频繁出血、经期延长、量多如崩,其实是内分泌紊乱甚至癌前病变的外在表现。关键是,这些症状早期并不疼,极易被误判为"小毛病"。
传统观念认为,只要不疼、不影响吃饭睡觉,就不算病。但临床早已证实,无痛性异常出血才是最危险的。痛得厉害反而容易引起重视,不痛才最容易被耽误。
一旦发展到晚期,治疗难度骤增,手术难度、放疗周期、副反应都随之加重,生活质量直线下降。很多患者在确诊那一刻,才意识到自己忽视了多少"早就该看的信号"。
子宫内膜癌的高危因素包括:肥胖、糖尿病、长期高雌激素暴露、家族史、晚绝经等。尤其是体重超标的人群,脂肪组织可转换为雌激素,导致内膜长期被刺激。
很多人不知道,肥胖不仅伤关节、累心脏,还会让子宫内膜"过劳死"。在门诊中,BMI超过28的女性,内膜异常率明显高于正常体重者,这一趋势在50岁以上尤为明显。
激素替代治疗虽是更年期常见手段,但若未经评估自行用药,反而可能对内膜造成持续刺激。很多女性听信偏方或朋友推荐,长期服用雌激素类药物,却忽略了内膜的承受能力。
另一个常被忽略的问题是,许多女性误以为"停经就没事了"。绝经后出血是子宫内膜癌最典型的信号。任何形式的出血都不是"老了正常",而是必须立刻就医的警告灯。

宫腔镜检查是目前最直观、最准确的诊断方式,可以直接观察内膜状态并进行活检。可惜很多人听到"需要做宫腔镜"就害怕,担心疼、怕"伤着",结果一拖再拖。
医生最怕的不是病重,而是"病人不当回事"。很多女性习惯忍耐,把出血、腰坠、疲劳归咎于"年纪大了",却不知道癌细胞早已悄悄生根发芽。
门诊中还有一个典型误区:有些女性自认为"月经规律",但其实是子宫内膜增生导致的周期性出血,并非真正的规律月经。这种"假规律"最容易迷惑人。
身体是会"悄悄说话"的,只是你有没有听懂。比如:下腹胀痛、排尿困难、性交后出血,其实都是子宫内膜早期病变的微妙信号,尤其是合并内膜息肉者,更应警惕。
子宫内膜癌的五年生存率在早期超过90%,但晚期不足30%。决定生死的,往往不是治疗技术,而是发现时机。越早发现,治疗代价越小、效果越好。
每年定期妇科超声检查是基础防线,尤其是40岁以上女性,应主动监测内膜厚度、卵巢形态、子宫结构。别等到症状明显才检查,那时候往往已经来不及。
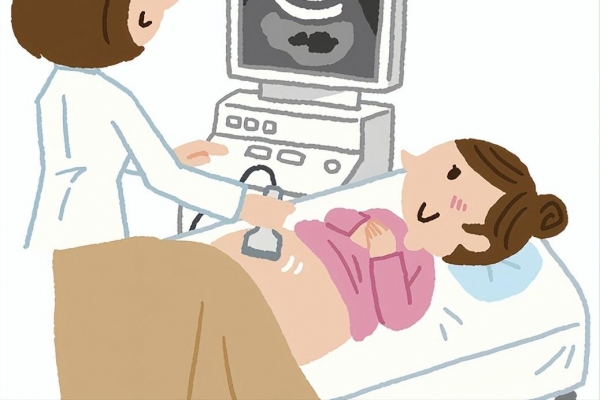
不少女性因"怕被切子宫"而迟迟不愿就医。其实早期病变并不一定需要手术,部分可通过药物调控控制发展。晚了,才不得不切。
子宫是女性的根,但不能因"留得住"而失去了健康的底线。与其等到晚期被动接受治疗,不如早一步主动干预,把风险降到最低。
健康知识的普及,不是为了吓人,而是让每一个女性都能做出明智的选择。尤其是更年期前后的女性群体,更需要一套科学的自我检查和就诊意识。

门诊中发现,不少人只信"熟人推荐",却不信医生建议。她们宁愿去买保健品,也不愿做个B超。一次宫腔镜检查的价值,远胜十瓶调理药。
中老年女性常说:"这年纪,哪还有不难受的?"但难受不是正常,是身体求救的信号。尤其是反复出血、四肢乏力、贫血发黄,绝不能再拖。
癌症不是突然来的,是一个长期积累的过程。每一次忽视、每一次忍耐,都是在给癌细胞"养分"。真正聪明的女性,不是忍得多,而是懂得何时该停。
医生不是神,但可以是"早发现"的那双眼。只要你愿意相信科学、定期检查,很多病根本不必发展到晚期,更不会走到"子宫保不住"的地步。
子宫内膜健康的维持,靠的是长期的自我察觉和科学干预,而不是临时抱佛脚。尤其是有高危因素的女性,更应主动管理健康,而不是被动等待结果。
最后提醒一句,不是所有出血都是月经,不是所有的"老毛病"都能忍。子宫出了问题,不一定会痛,但一定会给你信号,关键是你有没有听进去。